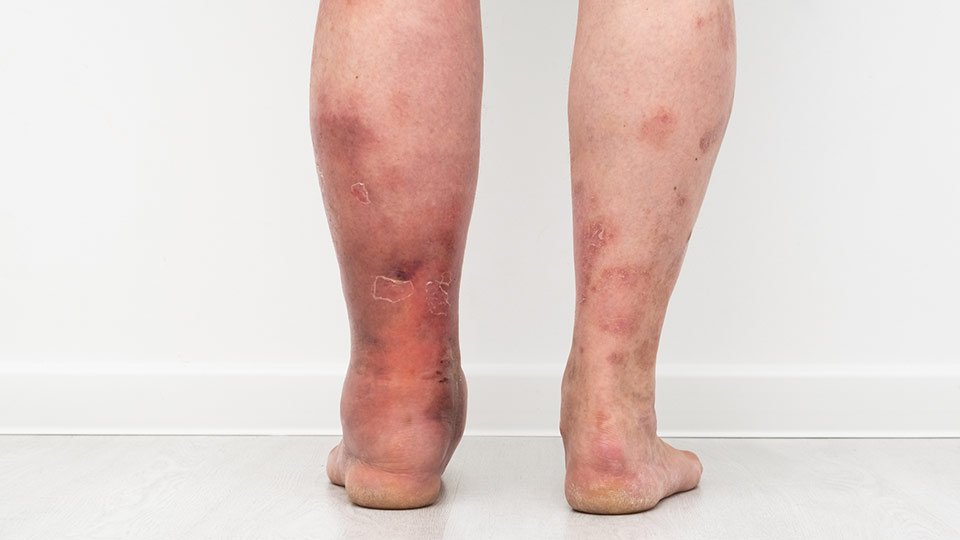
#1: Lymphödem, Lipödem und Adipositas sind nicht das Gleiche
Der Leidensweg von Patienten mit einem Lipödem, Lymphödem oder einer Adipositas ist allein bis zur Diagnosestellung häufig sehr lang. Denn dick ist nicht gleich dick. Deswegen durchlaufen sie zunächst häufig eine Odyssee an Arztbesuchen, bis sie überhaupt mit der richtigen Therapie beginnen können. Das sind die wesentlichen Unterschiede:
- Lymphödem: Aufgrund einer Schädigung des Lymphgefäßsystems staut sich Lymphflüssigkeit im Gewebe. Durch den Stau im Gewebe kommt es an den entsprechenden Körperpartien – meist Arme oder Beine – zur Schwellung (Ödem). Vor der Diagnose „Lymphödem“ muss ein Ausschlussverfahren durchlaufen werden: Alles, was ähnliche Symptome aufweist, muss im Vorfeld abgeklärt und diagnostisch untersucht werden.
- Lipödem: Bei dieser Fettverteilungsstörung handelt es sich um eine chronische Krankheit. Zwar ist sie nicht heilbar, sollte aber unbedingt entsprechend therapiert werden. Sie rückt erst jetzt verstärkt in den Fokus und wurde und wird immer noch oft mit Adipositas verwechselt.
- Adipositas: Die Deutsche Adipositas Gesellschaft definiert Adipositas als „eine über das Normalmaß hinausgehende Vermehrung des Körperfetts“. Die Ursachen sind vielfältig, (soziale) Umweltfaktoren sowie die Gene und psychologische Faktoren spielen bei Adipositas eine Rolle. Im Gegensatz zum Lipödem sind bei Adipositas alle Körperpartien gleichermaßen betroffen.
Lymphödeme, Lipödeme und Adipositas weisen also jeweils sehr ähnliche, jedoch nicht die selben Sympotome auf.
#2: Der Irrglaube über den Abfluss der Vene
Laut vorrangig existierender Meinung, die gelehrt und angenommen wurde und immer noch wird, findet die Entsorgung beziehungsweise Resorption des größten Teils (90 Prozent) der Körperflüssigkeit durch den venulären Schenkel statt. Tatsächlich weiß man mittlerweile, dass das Lymphgefäßssystem wesentlich mehr Flüssigkeit entsorgt als bisher angenommen (Starlingsches Gleichgewicht).
#3: Es muss nicht immer Flachstrick sein
Um Lymphödeme zu therapieren, kommen medizinische Kompressionsstrümpfe für Arme und Beine zur Anwendung. Tatsächlich muss hier nicht immer zu Flachstrickstrümpfen gegriffen werden, je früher die Therapie begonnen wird. Laut einem Anwendungsvorschlag aus der Schweiz besteht die Möglichkeit, Lymphödempatienten im Stadium 0 und beginnend im Stadium 1 und unter Beachtung der Anatomie, mit festem Rundstrickmaterial (Traditional) zu versorgen.
Bei Lipödempatienten halten Flachstrickstrümpfe nur den IST-Zustand. Auch hier besteht die Möglichkeit, mit einem festen Rundstrickstrumpf und natürlich ebenfalls unter Beachtung der anatomischen Gegebenheiten sowie des Stadiums eine Alternative zum Flachstrickstrumpf zu bieten.
#4: Ein Lymphödem kommt selten allein
Es kommt häufig vor, dass neben der Schädigung des Lymphsystems weitere Begleiterkrankungen auftreten, die den Abtransport der Lymphflüssigkeit zusätzlich verschlechtern und sich negativ auf das Lymphödem auswirken. Venenenerkrankungen, Diabetes mellitus oder auch Adipositas sind typische Begleiterkrankungen zum Lymphödem.
Gerade bei älteren Patienten treten diese Wechselwirkungen aufgrund von Multimorbidität auf. Wichtig ist hierbei die Einbindung des Patienten in ein individuelles, auf die Multimorbidität abgestimmtes, Therapiekonzept.
#5: Selbstmanagement und Compliance sind wichtige Bausteine der Ödemtherapie
Compliance, die aktive Mitwirkung des Patienten an den therapeutischen Maßnahmen, ist das A und O einer erfolgreichen Kompressionstherapie. Dies erfordert natürlich ein hohes Maß an Durchhaltevermögen und Selbstmanagement der Patienten, schließlich sind Lymphödeme mit Schmerz und Leid verbunden.
Doch wenn die Kompressionsversorgung nicht konsequent durchgeführt, die Kompressionsstrümpfe nicht getragen werden, dann können diese nicht helfen. Dazu gehört auch die regelmäßige Körperpflege, wie die Nagelpflege und Hornhautentfernung. Bleibt sie aus, reißen die Kompressionsstrümpfe und Bakterien können in die Wunden eintreten.